Los vértigos son una afección muy frecuente especialmente en personas de la tercera edad que habitualmente se confunden mucho con los mareos. En este artículo de blog describiremos los vértigos y los diferenciaremos de los mareos, hablaremos de sus principales causas, cuál es el examen físico que se suele realizar para evaluarlos, y cuál es su tratamiento.
¿Qué es el vértigo?
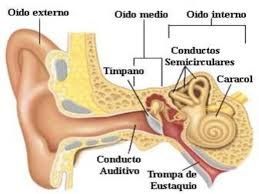
El vértigo es una sensación ilusoria de movimiento, normalmente de giro o rotación. Las personas que lo experimentan suelen describirlo como si “todo diera vueltas” a su alrededor, o como si ellas mismas estuvieran girando en el espacio, incluso estando quietas. Es importante destacar que el vértigo es un síntoma, no una enfermedad en sí misma. Surge como resultado de alteraciones en el sistema vestibular, que es el encargado del equilibrio y la orientación espacial del cuerpo.
Este sistema incluye partes del oído interno (especialmente el laberinto y los canales semicirculares), el nervio vestibular, y las conexiones con el cerebro. Cuando hay un fallo en alguna de estas estructuras, se produce una descoordinación entre la información que recibe el cerebro sobre el equilibrio, la posición y el movimiento.
Vértigo vs. Mareo: ¿Cuál es la diferencia?
Aunque muchas veces se utilizan como sinónimos, vértigo y mareo no son lo mismo. El mareo consiste en una desorientación espacial, una sensación generalizada que puede incluir inestabilidad, sensación de desmayo, visión borrosa o desequilibrio, sin la característica rotación del vértigo. Además, se suele relacionar con cambios en la tensión arterial y la frecuencia cardiaca y respiratoria, junto con náuseas y sudoración. Cuando hay alteración de algún sistema corporal es cuando se da el mareo.
La sensación que tenemos en el coche de aturdimiento es por un mareo, lo que se llama mareo por movimiento o cinetosis. ¿Y por qué ocurre esto? Porque para mantener la estabilidad y el equilibrio, el cerebro tiene que reconocer la posición de nuestro cuerpo, pero si el movimiento se produce de forma pasiva (al ir en coche), la información de lo que vemos no coincide siempre con la información de lo que sentimos ya que, por un lado, nuestro cuerpo está quieto pero, por otro, la vista dice que nos estamos moviendo, el oído interno (vestibular) percibe los giros o curvas, frenazos, etc.
Mientras que el vértigo tiene un origen claramente vestibular, el mareo puede deberse a muchas otras causas: cardiovasculares (hipotensión, arritmias), metabólicas, emocionales (ansiedad, estrés), visuales o neurológicas. Por eso, diferenciarlos es fundamental para llegar a un diagnóstico adecuado y orientar correctamente el tratamiento.
Principales causas de vértigo
Existen múltiples causas de vértigo, pero se pueden clasificar en dos grandes grupos: vértigo periférico y vértigo central, dependiendo de si el origen está en el oído interno o en el sistema nervioso central.
- Vértigo periférico
Es el más común y suele estar causado por alteraciones en el oído interno. Las causas más frecuentes son:
- Vértigo posicional paroxístico benigno (VPPB):
Es la causa más común de vértigo. Se produce cuando pequeños cristales (otoconias) se desprenden y se desplazan dentro de los canales semicirculares del oído interno, provocando señales erróneas al cerebro durante ciertos movimientos de cabeza. Se caracteriza por episodios breves de vértigo intenso al cambiar de posición, como girarse en la cama o inclinarse.
- Neuronitis vestibular:
Inflamación del nervio vestibular, normalmente causada por un virus. Suele provocar un vértigo intenso de aparición súbita que puede durar varios días, acompañado de náuseas y desequilibrio, sin pérdida auditiva.
Es una patología crónica caracterizada por vértigo recurrente, pérdida auditiva fluctuante, acúfenos (zumbido en el oído) y sensación de presión en el oído. Su causa exacta no se conoce, pero se relaciona con un aumento de la presión en los líquidos del oído interno.
- Fístula perilinfática o barotrauma:
Pérdida de líquido del oído interno por una rotura, generalmente tras un traumatismo craneal o un esfuerzo físico importante.
- Vértigo central
Se origina por lesiones en el cerebro, especialmente en el tronco encefálico o el cerebelo. Algunas causas:
- Accidente cerebrovascular (ictus)
- Esclerosis múltiple
- Tumores cerebrales
- Migrañas vestibulares
Este tipo de vértigo suele ser menos intenso, pero más persistente, y puede acompañarse de otros síntomas neurológicos como visión doble, dificultad para hablar o debilidad en extremidades. Su diagnóstico requiere una evaluación médica más exhaustiva.

Evaluación física del vértigo en fisioterapia
El papel de la fisioterapia vestibular es clave en la evaluación y tratamiento del vértigo, especialmente el periférico. Durante la evaluación se realiza una historia clínica detallada para identificar la frecuencia, duración, desencadenantes y características del vértigo.
Los principales exámenes físicos que se suelen realizar incluyen:
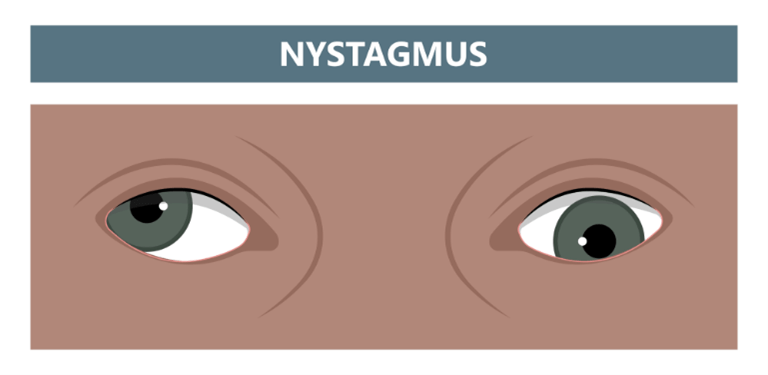
Prueba fundamental para diagnosticar el VPPB. Se realiza colocando al paciente tumbado boca arriba con la cabeza rotada y extendida, para provocar la aparición de vértigo y observar el tipo de nistagmo (movimiento involuntario de los ojos).
- Test de impulso cefálico (Head Impulse Test):
Se evalúa la función del reflejo vestíbulo-ocular, observando si los ojos mantienen la fijación cuando se gira bruscamente la cabeza del paciente.
- Test de Romberg y prueba de equilibrio estático/dinámico:
Se valora el equilibrio con los ojos abiertos y cerrados, sobre superficies firmes e inestables.
- Observación del nistagmo:
El tipo, dirección y duración del nistagmo ayuda a diferenciar entre causas periféricas y centrales.
Todos los tests mencionados los puede realizar tanto un médico (el otorrinolaringólogo o el neurólogo) como un fisioterapeuta especializado en rehabilitación vestibular.
Tratamiento del vértigo
El tratamiento del vértigo depende de su causa. Afortunadamente, muchas formas de vértigo periférico responden muy bien al abordaje desde la fisioterapia vestibular.
- Tratamiento del VPPB
Para el VPPB, existen maniobras específicas de reposicionamiento de otoconias. Las más utilizadas son:
- Maniobra de Epley: Reposiciona las otoconias del canal posterior del oído interno al utrículo. Es altamente efectiva.
- Maniobra de Semont o de Lempert (Barbecue roll): Para vértigos que afectan a otros canales semicirculares.
Estas maniobras suelen resolver el problema en una o pocas sesiones si se aplican correctamente, y ha de realizarlo el otorrino, el neurólogo o el fisio vestibular.
- Ejercicios de rehabilitación vestibular
Por otro lado, existe un conjunto de ejercicios diseñados para mejorar la compensación vestibular del sistema nervioso central que entran dentro de la rehabilitación vestibular. Se utilizan en casos de neuronitis vestibular, enfermedad de Ménière o vértigos persistentes. Incluyen:
- Ejercicios de habituación: Exponen al paciente de manera controlada a los movimientos que desencadenan vértigo para disminuir la sensibilidad del sistema vestibular.
- Ejercicios de estabilización de la mirada (gaze stability): Mejoran la coordinación entre ojos y cabeza.
- Ejercicios de equilibrio y marcha: Mejoran la estabilidad postural y reducen el riesgo de caídas.
A continuación, te mostramos un par de videos con algunos de los ejercicios mencionados. Uno de ellos con ejercicios de estabilización de la mirada y otro con ejercicios de equilibrio:
Estos ejercicios deben ser progresivos y personalizados según la evolución del paciente.
Te recomendamos que leas este artículo: ¿Qué sistemas intervienen en el equilibrio y cómo mejorarlo?
Además, la educación al paciente también es fundamental: aprender a identificar desencadenantes, manejar el estrés, y comprender la naturaleza del vértigo reduce significativamente la ansiedad asociada a esta condición.
- Otros tratamientos médicos
En algunos casos se requiere tratamiento médico complementario:
- Medicamentos antivertiginosos (solo de forma puntual)
- Antiinflamatorios o antivirales en infecciones
- Diuréticos o cambios en la dieta para enfermedad de Ménière
- Cirugía en casos muy avanzados
En conclusión, el vértigo es una alteración del sistema vestibular que puede ser muy limitante si no se trata adecuadamente. Diferenciarlo del mareo es el primer paso para un abordaje clínico efectivo. La fisioterapia vestibular ha demostrado ser una herramienta muy útil, especialmente en el tratamiento del vértigo posicional y en la rehabilitación del equilibrio en vértigos persistentes o recurrentes.
BIBLIOGRAFÍA:
- Dommaraju, S., & Perera, E. (2016). An approach to vertigo in general practice. Australian family physician, 45(4), 190–194.
- Regauer, V., Seckler, E., Müller, M., & Bauer, P. (2020). Physical therapy interventions for older people with vertigo, dizziness and balance disorders addressing mobility and participation: a systematic review. BMC geriatrics, 20(1), 494. https://doi.org/10.1186/s12877-020-01899-9
- Kundakci, B., Sultana, A., Taylor, A. J., & Alshehri, M. A. (2018). The effectiveness of exercise-based vestibular rehabilitation in adult patients with chronic dizziness: A systematic review. F1000Research, 7, 276. https://doi.org/10.12688/f1000research.14089.1
Autora: Paula del Toro (Fisioterapeuta)






















